娄妍医生的科普号
- 精选 益生元,益生菌傻傻分不清
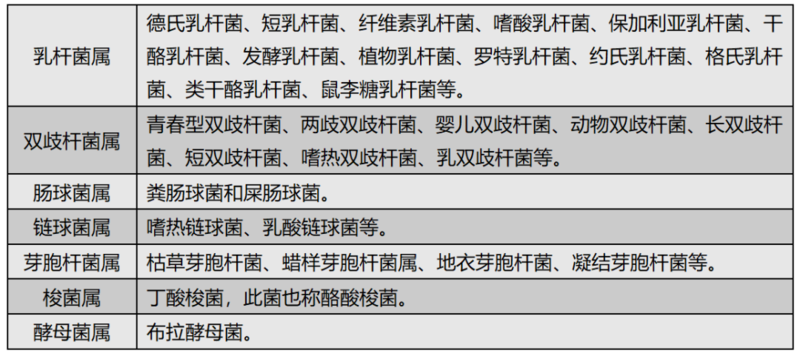
肠道菌群失调是一种较常见的胃肠道病理状态。目前对肠道微生态环境调整的方法有两种,一是益生菌补菌;二是益生元补菌。那么,益生菌和益生元究竟有何不同呢? 定义益生菌 是指给予一定数量的、能够对宿主健康产生有益作用的活的微生物。目前我国通过卫生部(现卫生计生委)批准应用于人体的益生菌主要有以下种类 益生元 又叫双歧因子,是指既能够选择性刺激宿主肠道内一种或几种有益菌的活性或生长繁殖,又不能被宿主消化和吸收的物质。益生原主要指非消化性低聚糖,包括菊粉(菊糖)、低聚果糖、低聚半乳糖、大豆低聚糖、乳果糖等。 本质与活性益生菌 活的微生物,直接产生作用。它能直接与有害菌产生定植拮抗;其产生的代谢产物能降低肠道PH值,有效抑制有害菌生长;能与肠黏膜构成保护屏障等。 它在胃和小肠部分是能够被消化的,因此需经受胃部强酸环境的考验,只有活着到达肠道,才能发挥作用,所以入口的益生菌不一定全部到达肠部发挥作用。 ▎ 益生元 一种营养成分,非活性物质,故不存在存活率的问题,不能直接对机体起作用。它通常在胃和小肠时保持未消化状态,在结肠开始增殖有益菌和产生短链脂肪酸,降低肠道pH值,刺激肠道蠕动和大肠液的分泌,进而发挥作用。 生理功能益生菌 可调节肠道菌群失调、增强肠道动力、建立肠道微生物屏障而保护肠道健康。另外,还可促进矿物质吸收、增强机体免疫力、解毒护肝及降糖降脂等。目前可制成食物、药物和膳食补充剂。 ▎益生元 国内外研究表明,益生元具有增加肠蠕动、改善肠道微生态、促进矿物质吸收、调节脂类代谢、增强机体免疫力等作用。目前主要应用于功能性食品和保健品,许多配方奶粉中也添加有益生元(如低聚果糖和低聚半乳糖)。作为药物在临床使用的仅有乳果糖,它可治疗便秘和肝性脑病等。 临床应用微生态制剂可用于急性感染性腹泻、肠易激综合征、炎症性肠病、便秘、幽门螺杆菌感染、新生儿黄疸等的治疗,可预防新生儿坏死性小肠结肠炎及抗生素相关性腹泻等(详见表2-4),但目前部分治疗疗效仍存在争议。 2011年世界胃肠病学组织( WGO) 根据益生菌证据等级的全球概况汇总,发布了“WGO全球指南: 益生菌和益生元”。其中益生菌在成人和儿童胃肠道疾病中的应用见表 2和表3: 表2 基于证据的益生菌在成人胃肠道疾病中的应用表3 基于证据的有益菌在儿童胃肠道疾病中的应用 2017年中华预防医学会微生态学分会儿科学组发布的《益生菌儿科临床应用循证指南》中益生菌在我国儿童疾病中的应用情况见表4: 表4 基于证据的有益菌在我国儿童疾病中的应用 我国《肠道微生态制剂老年人临床应用中国专家共识》(2019年)推荐微生态制剂在我国老年疾病中的临床应用情况见表5 表5 微生态制剂在我国老年疾病中的临床应用另外,某些益生菌(如乳酸菌阴道胶囊)可治疗阴道感染。乳酸菌可分解糖类产生乳酸,提高阴道酸度,可用于治疗菌群紊乱引起的阴道病。 肠道微生态制剂应用的特点及注意事项▎菌株特异性 益生菌的作用效果具有明显的菌株特异性,即某一菌株的治疗作用不代表本属或种的益生菌均具有这一作用。所以,以国外使用的益生菌菌株为基础制定的循证评价和推荐指南不适合于国内。 ▎ 个体化 肠道菌群紊乱的程度和方式存在个体差异,因此不同患者对同一药物同一剂量的效果可能出现差异,选择使用时应该个体化。 ▎ 服用时间 益生菌不宜与收敛吸附剂如鞣酸、铋剂、活性炭、氢氧化铝及碱性药物同服,以免吸附或杀灭活菌。中药中往往含有鞣酸,也不宜同时服用。益生菌应避免与抗菌药物同时服用,若需同时服用,应加大益生菌剂量或错开服药时间,最好间隔2~3h以上。布拉氏酵母菌、酪酸菌和芽孢杆菌制剂可与抗菌药物同时使用。 ▎不良反应 益生菌安全性很高,菌血症罕见,但对免疫功能低下患者使用时仍需注意。部分益生菌辅剂中含牛奶成分,对于牛奶过敏的患儿则会发生过敏症状;有的益生菌中含有能诱发炎症的麸质蛋白,可能会加重乳糜泻患者的病情。益生元安全性高,毒性小,个别患者可能出现腹痛、腹泻、腹胀等消化道症状,随着服用时间延长,症状会自动消失。 ▎ 保存条件 益生菌除地衣芽孢杆菌、酪酸梭菌、凝结芽孢杆菌、枯草杆菌制剂可常温保存外,其他需低温保存,因此存在活性保存技术的难点。益生元稳定性好,可常温下保存。
 娄妍 医师 包头医学院第二附属医院 消化内科2952人已读
娄妍 医师 包头医学院第二附属医院 消化内科2952人已读 - 医学科普 熬夜一时爽,究竟多晚睡算熬夜呢?
这几年,常常看到熬夜猝死事件的报道。 尽管很多朋友已经意识到睡眠对健康至关重要,也知道熬夜会增加糖尿病、中风和心血管疾病的患病风险,但还是很难做到不熬夜。 明明很晚了,已经到了要睡觉的时间,可还是放不下手里的手机或电脑,并不断凝视着屏幕,获取屏幕里带来的知识或乐趣。 可能有朋友会说,我明天不上班或上班时间比较晚,只要睡眠时间够,我就不算熬夜?! 但这个问题还真不是「几点睡」那么简单。 一、晚于平常睡眠时间就相当于熬夜 近期,一项发表在《npj Digital Medicine》的一项新研究表明,你是否准时上床睡觉会对健康产生影响,这项研究由美国圣母大学的研究人员研究了就寝时间规律性与静息心率(RHR)之间的相关性得出的。 研究人员Chawla和他的团队在4年里,通过记录557名大学生的255,736次睡眠时间及就寝过程中的静息心率,得出一个人就算比平时晚睡1到30分钟,静息心率也会增加,增加的心率会持续到第二天。 图1显示了不同晚睡时间在睡眠中的静息心率,可以明显看到准时就寝的人静息心率最低,而晚睡时间越长,静息心率越高。 不过晚睡30分钟的静息心率影响似乎不大,也就是说你晚睡个半个小时问题不大,静息心率增加的幅度在10%左右,但是晚睡时间超过一个小时那就影响就大了,静息心率增加的幅度达40%左右。 总之晚睡的时候越长,静息心率增加越多,晚睡3小时后,增加幅度高达200%以上。 图2显示了不同晚睡时间第二天的平均静息心率,可以看到晚睡增加的静息心率大约持续到第二天下午6点。 已经有文献显示静息心率是心血管健康的重要生物标记,较高的静息心率是增加全因和心血管死亡风险的独立因素。发表在《Open Heart》一篇文章发现心跳每分钟增加一次,其全因死亡的风险就会增加3%, 心血管疾病的风险高1%,冠心病的风险高1%。 如果这些危害离你还比较遥远,那还有一个危害你必须得关注了,就是静息心率增加会加速衰老速度。 所以,熬夜并不代表你是凌晨1点睡还是凌晨3点睡,只要每天不在一个点睡觉,就会对你的静息心率产生影响,就相当于熬夜。也就是说熬夜没有一个准确的时间点。 那早于平常的睡眠时间睡觉会怎样呢? 二、早一点睡觉同样也同样提高静息心率 可能有朋友会有疑惑,我不晚睡,早一点睡可以吧?似乎也不行。 这个研究顺带研究了早睡对静息心率的影响。 从图3我们看到,早睡的参与者,静息心率显著增加。总体来说,这种差距在睡入后3小时内比较明显,之后的影响逐渐缩小。 出人意料的是,到睡眠的第七个小时,准时睡觉的人似乎比早1到2小时睡觉的人具有更高的静息心率,第二天醒来后这种现象消失了,但到了下午7点左右,准时睡觉的人似乎比所有早睡的人具有更高的静息心率(图4)。 研究人员还尚不能解释这个原因,并认为这个问题是未来需要探讨的重要问题。 三、睡眠要有规律,为自己设定一个睡觉时间 近期,发表在《美国心脏病学会期刊(JACC)》的一项研究也表明,每晚睡眠时间差异≥2小时的参与者,与心血管疾病风险差异≤1小时的参与者相比,其患心血管疾病的风险增加了2倍以上。 而今天讨论的这项研究,首次提出了就寝时间的变化会增加我们的静息心率。虽然第二天可能恢复正常,但研究人员认为如果经常偏离正常时间睡眠,可能会阻止第二天的静息心率变得正常,久而久之导致整个静息心率更高。 研究同时指出,就寝时间的变化与睡眠质量下降、白天睡眠时间增加、生活方式较差(如饮酒增多、睡眠不足等)有关。 在这里笔者@所有人,睡觉并不是你困了就去睡,而是要设定一个准确的睡觉时间点,这个观念非常重要。 还有重点@我们医生朋友们,当建议患者如何降低静息心率时,除了要有充足的睡眠和进行体育锻炼时,还需要建议患者每天在同一个时间点入睡。 研究人员Chawla表示,昼夜节律、药物和生活因素(如运动和饮食)可能会影响到这个实施过程,但也要重视睡眠的一致性。 Chawla同时表示:对于某些人来说,可能在周末难以保持正常“工作周”的就寝时间,还有那些轮班和经常出差的人来说,也很难在同一时间就寝,但是为自己建立一个健康的就寝程序很有必要,并建议尽可能坚持下去。 在这里建议我们的医生朋友们不值班的时候还是在同一时间就寝,爱护好自己睡眠,这也是在不可能做到规律睡眠现状下的“规律睡眠”。 同时,我们还要明白就寝时间只是睡眠质量的主要组成部分,较差的睡眠卫生、睡眠不踏实、睡眠时间不充足等问题也值得关注。
 娄妍 医师 包头医学院第二附属医院 消化内科1947人已读
娄妍 医师 包头医学院第二附属医院 消化内科1947人已读 - 医学科普 肠镜报告怎么看?
结肠镜是目前诊断肠道疾病最准确、可靠的方法。如有需要,可获取活体组织进行病理学检验。在肠道疾病的诊断方面,无论传统的X线造影、超声检查,还是CT、磁共振、PET等手段,均不如肠镜直观和准确。 肠镜报告如全结肠未见异常,则无需做病理活检,一旦发现可疑病变,如息肉、溃疡、黏膜隆起等,医生往往会取活检进行病理分析,所以,大部分肠镜报告会有两部分内容:肠镜医生的描述,病理医生分析的结果。 1、报告提到的盲肠、升结肠、横结肠、降结肠、乙状结肠或直肠,是什么意思?这是大肠的解剖学结构。盲肠是结肠的起点,小肠经由盲肠将食物送入大肠,再依次经由升结肠、横结肠、降结肠和乙状结肠,营养物质被吸收后的废物经由上述结构,最后通过肛门排出体外。 2、什么是腺癌?腺癌由腺细胞分化而来的癌症类型,腺细胞主要作用是分泌粘液来润滑结肠和直肠内部。这是最常见的结肠癌和直肠癌类型。 腺癌占结直肠癌的95%以上。一般当医生谈到结直肠癌时,基本上谈论的都是这种类型。 某些低分化的腺癌,如印戒细胞和粘液型腺癌,中位生存期较短,预后较差。 3、什么是结肠腺癌(或直肠腺癌)?腺癌是一种癌症类型,开始于形成粘液的腺细胞,粘液会润滑结肠和直肠内部。这是最常见的结肠癌和直肠癌类型。 腺癌占结直肠癌的95%以上。这些癌症起源于分泌粘液以润滑结肠和直肠内部的细胞。当医生谈到结直肠癌时,基本上谈论的都是这种类型。 某些亚型的腺癌,如印戒细胞和粘液型腺癌,预后较差。 4、什么是浸润性腺癌?当结肠癌生长并扩散超过了结肠内壁(粘膜)时,称为浸润性腺癌。癌症的预后很大程度取决于其浸润性,因为浸润的越深,范围越广越可以扩散到身体的其他地方。 5、分化是什么意思?分化是癌症的等级,它取决于在显微镜下观察到的细胞的异常程度高低。低分化(高级别)结肠癌往往比分化良好和中度分化的结肠癌生长和扩散更快。然而,所以恶性程度也就越高。因而对于确定一个人的预后也十分重要。 结肠癌通常分为3个等级: 分化良好(低级别) 中度分化(中级别) 低分化(高级别) 但也有分2个等级:分化良好(低级别)和低分化(高级别)。 6、血管、淋巴管浸润是什么意思?意味着癌症存在于结肠的血管和/或淋巴管中,因此癌细胞可能通过血液循环或者淋巴循环扩散身体其他器官,即人们常说的癌症转移。但是,这并不意味着癌症已经扩散或无法治愈。这种类型的浸润的出现,通常是医生选择治疗方案的一个考虑因素。 7、什么是息肉?息肉都有可能变成癌吗?息肉是从结肠内壁到结肠的内腔(中部空腔)的组织突起(生长)。不同类型的息肉在显微镜下看起来不同。息肉是良性的(非癌性的)生长,但癌症可以从某些类型的息肉开始。 如增生性息肉则通常是良性的(不是癌症或癌前病变),不必担心。切除与否可根据医生的意见以及你自己的意愿。 但腺瘤性息肉(腺瘤)一般是建议切除的,因为在某些情况下,腺瘤会导致癌症。 依据WHO分类可以把腺瘤分为四型: 管状腺瘤、绒毛状腺瘤、管状绒毛状腺瘤、锯齿状腺瘤。 管状腺瘤是一种固有层间质围绕分支导管形成的腺瘤。癌变率约为13.9%。 绒毛状腺瘤由固有层间质被覆异型增生的上皮形成叶状或者指状突起。癌变率约为30-42%。 管状绒毛状腺瘤同时具有管状腺瘤和绒毛状腺瘤的特点,每种成分应超过肿瘤的20%。癌变率介于绒毛状腺瘤和管状腺瘤之间,约22%。 锯齿状腺瘤有锯齿状腺体组成的肿瘤。 8、什么是有蒂息肉和无蒂息肉?趋向于轻度扁平、大面积的息肉被称为无蒂息肉。有蒂息肉与无蒂息肉是没有什么区别,都是良性的病变的,但有蒂息肉比较容易摘除的,一般内镜下圈套就可以较容易切除。 无蒂息肉如果基底部宽的话,是和局部炎症刺激是有很大的关系的,如果明确的话,是需要及时的手术处理的,长期发展的话,是有癌变的可能。而且无蒂息肉一般可能需要内镜下ESD治疗,费用一般要高于有蒂息肉,而且创面偏大。 9、什么是不典型增生?不典型增生就是描述息肉在显微镜下看起来有多像癌细胞的术语: 只有轻微异常(看起来不像癌症)的息肉被称为低级别(轻度或中度)不典型增生。 更加不正常,看起来更像癌症的息肉,被称为有高级别(重度)不典型增生。 如果报告为高级别的不典型增生,要切除并定期复查。 10、什么是重度不典型增生,粘膜内癌、原位癌或癌浸润固有层?这些都是对早期肠癌的描述。 重度不典型增生是只结肠细胞与正常的细胞形态差异十分明显,看起来更像是癌细胞。但它们只是存在于息肉或结肠内壁的表层(称为粘膜)。 当它开始向结肠癌发展,它可能会发生在腺瘤中。因为这种早期的癌症还没有扩散到身体其他部位的能力,所以它可能被称为癌前病变,是很可能被及时发现,及时切除的。由于它还没有扩散到身体其他器官,所以治疗效果及预后都是很好的。 不过,那些腺瘤中的重度不典型增生,粘膜内癌,原位癌或癌浸润固有层,即使是已经在内镜下切除了,也仍然需要定期复查。 总之随着现在高油高热量饮食的普及以及久坐的工作方式,结肠癌目前越来越趋于高发,定期进行结肠镜检查可以有效发现并及早治疗结直肠病变。
 娄妍 医师 包头医学院第二附属医院 消化内科5人已购买
娄妍 医师 包头医学院第二附属医院 消化内科5人已购买 - 医学科普 炸鸡啤酒小龙虾,痛风为啥年青化?——关于痛风你应该知道的
郭麒麟和钟汉良一起录制美食旅游节目《漫游记》,有一天早上起床,郭麒麟的痛风发作,脚肿得厉害,吃了药也缓解不了。 网友们都很好奇,为什么才二十三岁的郭麒麟,会有痛风?什么是痛风? 什么是痛风?痛风是由高尿酸血症引起的,但高尿酸血症与痛风是两个不同的疾病。 1.高尿酸血症:在正常饮食条件下,非同日两次血尿酸水平大于420 μmol/L就称为高尿酸血症。过去认为女性的标准是超过360 μmol/L,现在认为,男女的标准都是420μmol/L。 2.痛风:长期高尿酸,尿酸沉积在关节,刺激关节形成无菌性关节炎,表现为红、肿、热、痛等就是痛风。一般来说,痛风首次发作大多是第一跖趾关节,也就是大脚趾关节,随着病情的加重,足背、足跟、踝、膝、腕和肘等关节也会受累。 其实尿酸不只是沉积在关节,也沉积在皮下、肾脏、尿路等,引起痛风石、高尿酸性肾病、尿酸性肾结石等。医学上将急性痛风性关节炎、慢性痛风性关节炎、痛风石、高尿酸性肾病、尿酸性肾结石等统称为“痛风” 不过,我们常说的痛风一般指的是痛风性关节炎和痛风石。 高尿酸血症一定发生痛风吗?高尿酸血症是痛风发生的根本原因,血尿酸越高,痛风发作越频繁。 研究发现,当血尿酸≥600μmol/L时痛风的发生率为30.5%,血尿酸
 娄妍 医师 包头医学院第二附属医院 消化内科暂无购买
娄妍 医师 包头医学院第二附属医院 消化内科暂无购买 - 诊前须知 刚刚诊断高血压的患者应该知道的
一、降压药的选择临床上一般把高血压分为两类: 继发性高血压未查明病因前或手术治疗前根据病情给予合理降压治疗,以控制过高的血压,为手术创造条件。一旦查明病因,应进行病因治疗。 原发性高血压在非药物疗法观察3~6个月无效时应用降压药治疗。通常按以下原则进行: 1.根据病情选药这是选用降压药的基本原则。 轻度高血压患者采用非药物疗法效果不好时加用一种降压药治疗;中、重度高血压患者常需选用两种降压药;单纯收缩期高血压的老年患者应选用钙通道阻滞药,通常不选用中枢神经系统降压药(如利血平);持续性(昼夜)血压升高时选用血管紧张素转换酶抑制药。 2.个体化选药由于高血压患者个体情况(年龄、性别、体重、从事的工作和病程等)不同,选药前应考虑到患者的个体情况。 中青年高血压患者首选β受体阻滞药; 老年高血压患者首选利尿药、钙通道阻滞药,通常不应选用β受体阻滞药; 肥胖的高血压患者选用血管紧张素转换酶抑制药; 脉率较快的患者首选β受体阻滞药; 脉率较慢的高血压患者可选用能提高心率的钙通道阻滞药。 3.联合用药原则对原发性高血压患者需根据降压药药理学作用取长补短联合用药,以改善疗效,减少不良反应。 4.选药时要考虑并发症高血压患者常合并不同疾病,用药时应予注意。合并溃疡病者不宜应用利血平;合并心力衰竭、房室传导阻滞、哮喘、肺气肿、肺心病者禁用非选择性β受体阻滞药。 5.综合看待降压效果选用降压药不能只看降压效果,要稳定持久降压,能减轻或逆转并发症或降低发病率和病死率,减少不良反应等。 6.简便易行原则降压多是终生治疗,因此,选药时应简便易用,以长效、缓释或控释的口服降压药为主,廉价有效,以减轻患者经济负担。 二、测量血压应该注意的问题1.测血压前,先平静坐10分钟,保持情绪稳定。 2.测量时坐正,手臂平放,手心向上,上臂和心脏在同一水平位上,肌肉要放松。如果是卧位,也要使上臂和心脏处于同一水平,不能过高或过低。如果肢体过高,测出的血压常偏低,位置过低,则测得的血压偏高。 3.血压计应放置平稳,切勿倒置或震荡。 4.将测量血压用的袖带缠绕在患者的右上肘窝关节上部,注意袖带的下缘在肘窝上两公分左右,松紧度以能够放入一指为准,将听诊器的听头放于肘窝关节声音最明显的部位(不可置于袖带内)。 5.打气不可过高、过猛,用后驱尽袖带内的空气,卷好。橡胶球须放于盒内固定位置,以防玻璃压断,凡水银柱下有开关者,用毕应将开关关闭。如水银柱里出现气泡,应调节戒检修,不可带着气泡测量。
 娄妍 医师 包头医学院第二附属医院 消化内科暂无购买
娄妍 医师 包头医学院第二附属医院 消化内科暂无购买





